TESTS D’AUTOCLAVE CLASSE B – GUIDE TECHNIQUE COMPLET
Autres que Bowie Dick : Helix, Vacuum Leak, Indicateurs Biologiques et Contrôles de Performance
1. INTRODUCTION : LES AUTOCLAVES CLASSE B ET L’IMPORTANCE DES TESTS DE VALIDATION
Les autoclaves de classe B représentent le standard le plus élevé en matière de stérilisation par vapeur d’eau pour les dispositifs médicaux. Conformément à la norme EN 13060, ces équipements sont capables de stériliser tous types de charges, y compris les instruments creux, poreux et emballés. Cette polyvalence exige un protocole de tests rigoureux pour garantir l’efficacité et la sécurité du processus de stérilisation.
Les tests de validation des autoclaves classe B vont bien au-delà du célèbre test Bowie Dick. Ils comprennent une batterie complète d’évaluations permettant de vérifier tous les aspects critiques du processus de stérilisation : pénétration de la vapeur, étanchéité du système, élimination de l’air, et maintien des paramètres physiques.

1.1 Pourquoi ces Tests sont-ils Indispensables ?
- Sécurité des patients : Assurer l’élimination totale des micro-organismes pathogènes
- Conformité réglementaire : Répondre aux exigences des normes EN 13060 et ISO 17665
- Validation continue : Maintenir la performance de l’équipement dans le temps
- Traçabilité : Documenter la qualité du processus de stérilisation
- Prévention des dysfonctionnements : Détecter précocement les défaillances techniques
2. TEST HELIX : VALIDATION DE LA PÉNÉTRATION DE VAPEUR
Le test Helix, également connu sous le nom de test de pénétration de vapeur, constitue l’un des tests les plus critiques pour les autoclaves de classe B. Il évalue la capacité de l’autoclave à faire pénétrer la vapeur dans les charges creuses complexes, simulant les conditions les plus difficiles de stérilisation.

2.1 PRINCIPE DU TEST HELIX
Le test Helix utilise un dispositif composé d’un tube en spirale de 1,5 mètre de long et de diamètre interne de 2 mm, fermé à une extrémité et contenant un indicateur chimique. Cette configuration simule une charge creuse particulièrement difficile à stériliser, représentant le défi maximal pour la pénétration de la vapeur.
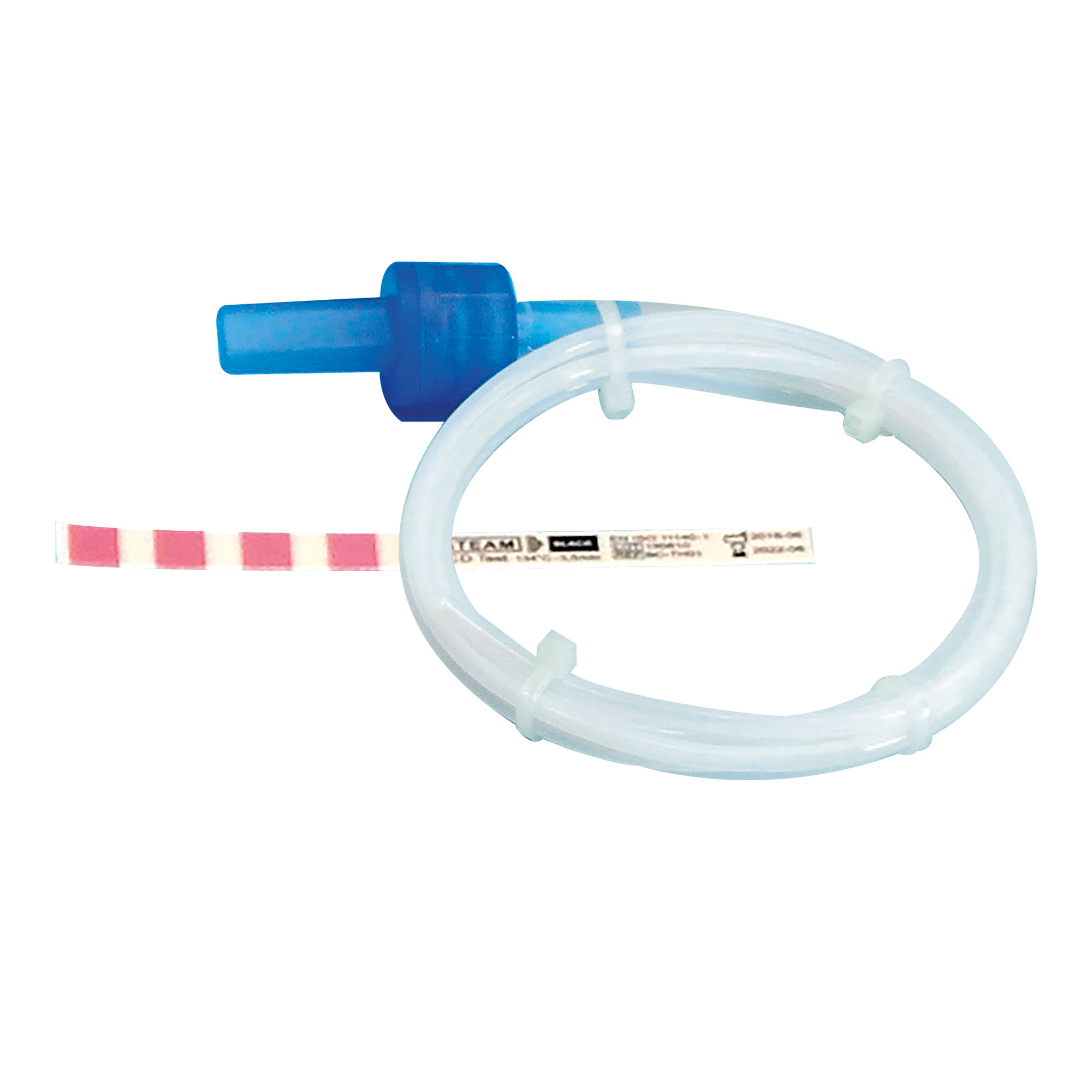
2.2 PROCÉDURE DU TEST HELIX
2.3 INTERPRÉTATION DES RÉSULTATS
| Observation | Signification | Action Requise |
|---|---|---|
| Changement de couleur complet et uniforme | Test réussi – Pénétration vapeur satisfaisante | Utilisation normale autorisée |
| Changement partiel ou non uniforme | Échec du test – Pénétration insuffisante | Maintenance corrective immédiate |
| Absence de changement de couleur | Échec complet – Défaillance majeure | Arrêt d’utilisation – Intervention technique |
3. VACUUM LEAK TEST : CONTRÔLE DE L’ÉTANCHÉITÉ
Le test d’étanchéité au vide (Vacuum Leak Test) évalue l’intégrité du système de vide de l’autoclave. Ce test est fondamental car toute fuite compromet l’élimination efficace de l’air et donc la pénétration de la vapeur dans les charges.

3.1 MÉTHODOLOGIE DU TEST DE VIDE
Le test consiste à créer un vide dans la chambre de stérilisation vide, puis à mesurer l’augmentation de pression sur une période définie. Cette augmentation reflète les fuites éventuelles du système.

3.2 CRITÈRES D’ACCEPTATION
| Augmentation de Pression (10 min) | Évaluation | Action |
|---|---|---|
| ≤ 1,3 kPa | Conforme | Poursuite de l’utilisation |
| 1,3 – 2,0 kPa | Limite | Surveillance renforcée |
| > 2,0 kPa | Non conforme | Maintenance corrective obligatoire |
3.3 CAUSES COMMUNES D’ÉCHEC ET SOLUTIONS
- Joints d’étanchéité usés : Remplacement des joints de porte et des raccordements
- Filtres colmatés : Nettoyage ou remplacement des filtres à air
- Vannes défectueuses : Vérification et réparation des électrovannes
- Conduits fissurés : Inspection et réparation du réseau de tuyauteries
4. INDICATEURS BIOLOGIQUES : VALIDATION ULTIME DE LA STÉRILISATION
Les indicateurs biologiques (IB) constituent le test de référence pour valider l’efficacité de la stérilisation. Ils utilisent des micro-organismes vivants, généralement des spores de Geobacillus stearothermophilus, reconnus pour leur résistance exceptionnelle à la stérilisation par vapeur.
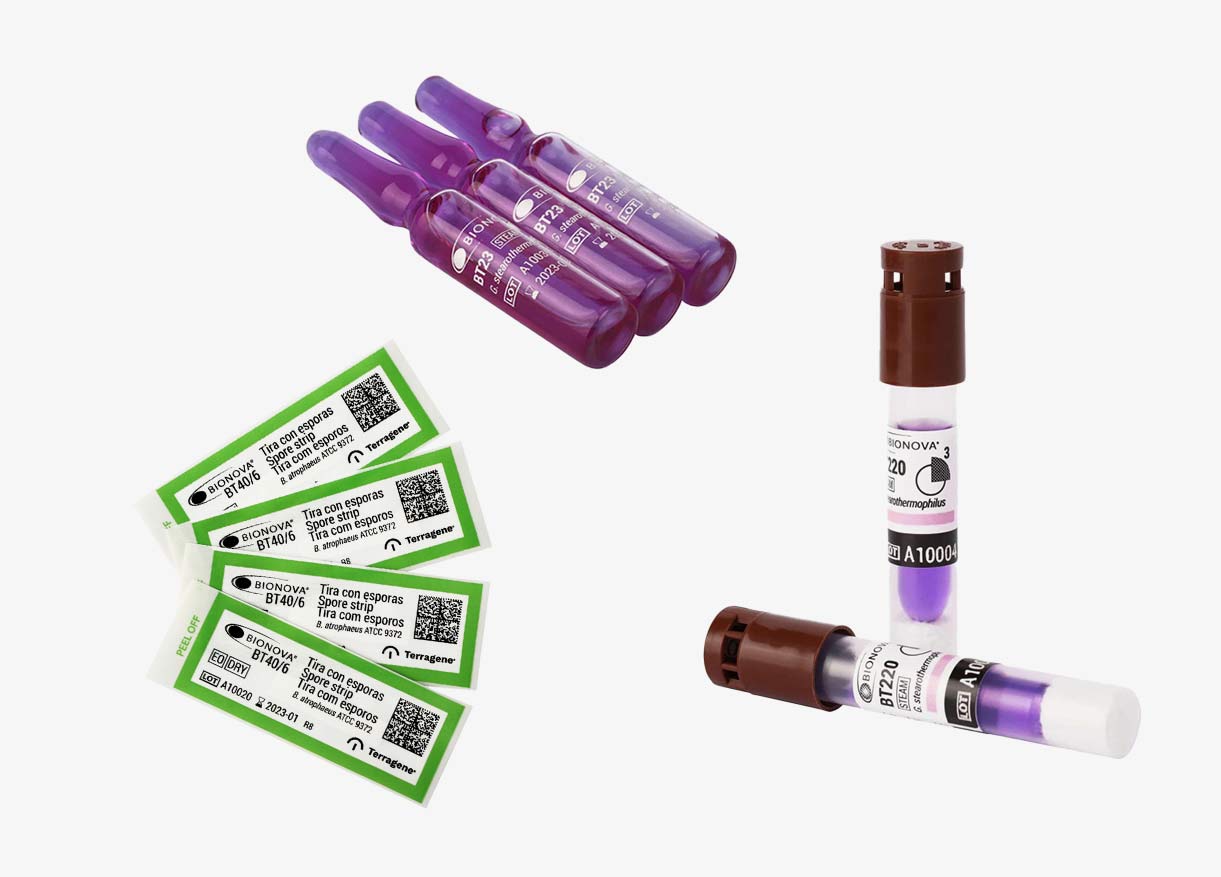
4.1 TYPES D’INDICATEURS BIOLOGIQUES
| Type | Support | Temps de Lecture | Applications |
|---|---|---|---|
| IB auto-contenus | Ampoule en verre | 24-48h | Tests de routine |
| IB sur bandelettes | Papier filtre | 24-48h | Tests dans emballages |
| IB à lecture rapide | Enzyme fluorescente | 1-3h | Validation express |
| IB pour PCD | Support plastique | 24-48h | Tests Helix/Bowie Dick |
4.2 PROTOCOLE D’UTILISATION DES INDICATEURS BIOLOGIQUES
4.3 FRÉQUENCE ET INDICATIONS DES TESTS BIOLOGIQUES
- Qualification initiale : Obligatoire avant mise en service
- Requalification annuelle : Test de performance global
- Après maintenance : Validation post-intervention
- Tests de routine : Hebdomadaires ou mensuels selon le volume
- Charges difficiles : Instruments complexes ou nouveaux dispositifs
5. CONTRÔLES PHYSIQUES CONTINUS : TEMPÉRATURE, PRESSION ET TEMPS
Les paramètres physiques constituent les fondements de tout processus de stérilisation efficace. Leur surveillance continue et leur enregistrement permanent permettent de valider chaque cycle en temps réel.
5.1 SURVEILLANCE DE LA TEMPÉRATURE
La température est le paramètre le plus critique. Elle doit être maintenue uniformément dans toute la chambre de stérilisation pendant la durée requise.
| Température Cible | Tolérance | Temps Minimum | Applications |
|---|---|---|---|
| 121°C | ±2°C | 15 min | Charges standard |
| 134°C | ±3°C | 3 min | Cycle rapide |
| 138°C | ±3°C | 18 min | ESB/Prions |
5.2 Contrôle de la Pression
La pression doit correspondre à la température de saturation de la vapeur d’eau. Tout écart indique une anomalie du système (vapeur surchauffée, présence d’air résiduel, etc.).
Relation température-pression :
- 121°C = 2,1 bar (207 kPa)
- 134°C = 3,1 bar (310 kPa)
- 138°C = 3,6 bar (360 kPa)
5.3 SYSTÈMES D’ENREGISTREMENT ET D’ALARME
- Enregistrement graphique : Thermogrammes en continu
- Mémoire électronique : Stockage numérique des données
- Alarmes visuelles/sonores : Alerte en cas de dérive
- Impression automatique : Rapport de cycle détaillé
- Traçabilité : Archivage obligatoire pendant 5 ans minimum
6. TESTS CHIMIQUES ET INTÉGRATEURS : CLASSES D’INDICATEURS
Les indicateurs chimiques fournissent une réponse immédiate sur l’exposition aux conditions de stérilisation. Ils sont classifiés selon la norme ISO 11140 en six classes distinctes.

6.1 CLASSIFICATION DES INDICATEURS CHIMIQUES
| Classe | Désignation | Fonction | Utilisation |
|---|---|---|---|
| 1 | Indicateurs de process | Distinction traité/non traité | Étiquetage externe |
| 2 | Tests spécifiques | Tests Bowie Dick, Helix | Qualification autoclave |
| 3 | Indicateurs mono-paramètre | Réponse à un seul paramètre | Contrôles spécifiques |
| 4 | Indicateurs multi-paramètres | 2 paramètres critiques | Surveillance de routine |
| 5 | Intégrateurs | Temps + température + vapeur | Validation complète |
| 6 | Émulateurs | Simulation cycle complet | Tests de performance |
6.2 INDICATEURS INTÉGRATEURS DE CLASSE 5
Les intégrateurs représentent l’évolution la plus avancée des indicateurs chimiques. Ils réagissent à la combinaison temps-température-vapeur, fournissant une indication fiable de l’efficacité de la stérilisation.
7. REQUALIFICATION PÉRIODIQUE : PROTOCOLES ET FRÉQUENCES
La requalification périodique des autoclaves classe B est une obligation réglementaire qui garantit le maintien des performances dans le temps. Elle comprend des tests de performance approfondis et une vérification complète de l’équipement.
7.1 FRÉQUENCES RÉGLEMENTAIRES
| Type de Contrôle | Fréquence | Organisme | Documentation |
|---|---|---|---|
| Requalification complète | Annuelle | Organisme habilité | Rapport détaillé |
| Vérification intermédiaire | 6 mois | Personnel qualifié | Fiche de contrôle |
| Tests de routine | Quotidienne | Utilisateur | Registre de bord |
7.2 PROTOCOLE DE REQUALIFICATION COMPLÈTE
8. NORMES EN 13060 ET ISO 17665 : EXIGENCES RÉGLEMENTAIRES
Le cadre normatif européen et international définit précisément les exigences applicables aux autoclaves classe B et aux processus de stérilisation par vapeur d’eau.
8.1 NORME EN 13060 : PETITS STÉRILISATEURS À VAPEUR
Cette norme établit :
- Classification des autoclaves : Types N, S et B selon les capacités
- Spécifications techniques : Cycles, températures, pressions
- Tests de qualification : Procédures standardisées
- Exigences de performance : Critères d’acceptation
- Maintenance : Protocoles et fréquences
8.2 NORME ISO 17665 : STÉRILISATION DES PRODUITS DE SANTÉ
La norme ISO 17665:2024 « Stérilisation des produits de santé – Chaleur humide » complète EN 13060 en définissant les exigences pour le développement, la validation et le contrôle de routine des processus de stérilisation.
| Phase | Exigences ISO 17665 | Tests Requis |
|---|---|---|
| Qualification d’installation | Vérification conforme spécifications | Tests mécaniques, électriques |
| Qualification opérationnelle | Performance à vide | Helix, vide, température |
| Qualification de performance | Efficacité de stérilisation | Indicateurs biologiques |
| Contrôle de routine | Maintien des performances | Tests quotidiens/périodiques |
9. PROTOCOLES DE VALIDATION ET MAINTENANCE
La mise en place d’un programme complet de validation et maintenance constitue la garantie d’un fonctionnement optimal et durable des autoclaves classe B.
9.1 PROGRAMME DE VALIDATION INITIAL
9.2 MAINTENANCE PRÉVENTIVE
| Fréquence | Interventions | Responsable |
|---|---|---|
| Quotidienne | Test Helix, contrôle visuel, nettoyage | Utilisateur |
| Hebdomadaire | Test de vide, nettoyage filtres | Utilisateur |
| Mensuelle | Test biologique, vérification joints | Personnel qualifié |
| Trimestrielle | Étalonnage sondes, maintenance préventive | Technicien spécialisé |
| Annuelle | Requalification complète | Organisme habilité |
9.3 DOCUMENTATION ET TRAÇABILITÉ
- Registre de maintenance : Consignation de toutes les interventions
- Fiches de tests : Résultats détaillés de chaque contrôle
- Certificats d’étalonnage : Validation métrologique des instruments
- Rapports de requalification : Documents officiels de conformité
- Procédures opératoires : Instructions standardisées d’utilisation
10. CONCLUSION ET RECOMMANDATIONS PRATIQUES
La maîtrise des tests d’autoclave classe B autres que Bowie Dick constitue un élément essentiel de la qualité et de la sécurité en stérilisation. Ces tests complémentaires – Helix, vacuum leak, indicateurs biologiques, contrôles physiques – forment un ensemble cohérent de validation qui garantit l’efficacité du processus.
10.1 POINTS CLÉS À RETENIR
- Complémentarité : Chaque test évalue un aspect spécifique du processus
- Régularité : La fréquence des tests conditionne la fiabilité du système
- Traçabilité : La documentation rigoureuse est indispensable
- Formation : Le personnel doit être formé aux procédures
- Réactivité : Tout échec de test impose un arrêt immédiat
10.2 RECOMMANDATIONS POUR L’IMPLÉMENTATION
- Établir un planning : Définir un calendrier précis des différents tests
- Former les équipes : Assurer la compétence de tous les intervenants
- Standardiser les procédures : Utiliser des protocoles écrits et validés
- Investir dans la qualité : Choisir des indicateurs et tests certifiés
- Anticiper les maintenances : Programmer les interventions préventives
- Maintenir la documentation : Archiver tous les résultats
10.3 ÉVOLUTIONS FUTURES
Les développements technologiques actuels orientent la stérilisation vers plus d’automatisation et de contrôle en temps réel. Les systèmes de surveillance continue, l’intelligence artificielle pour la prédiction des défaillances, et l’intégration IoT promettent d’améliorer encore la fiabilité et la traçabilité des processus de stérilisation.