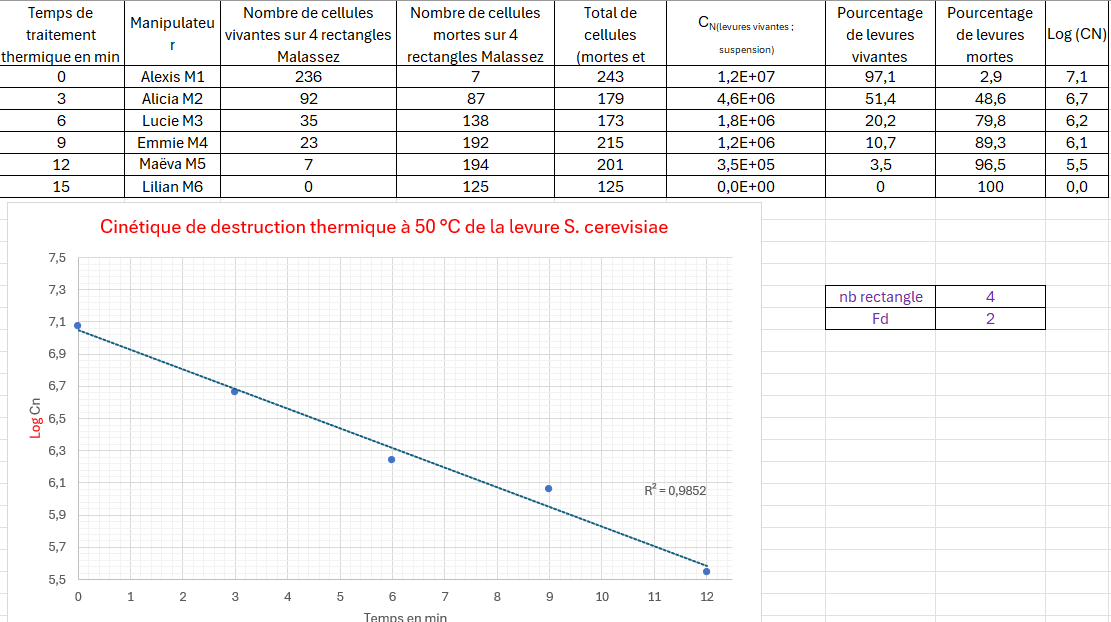
COMMENT UTILISER L’OTOSCOPE WELCH ALLYN MACROVIEW 71-XM2LXU POUR LA TÉLÉMÉDECINE ET L’IA MÉDICALE CLOUD
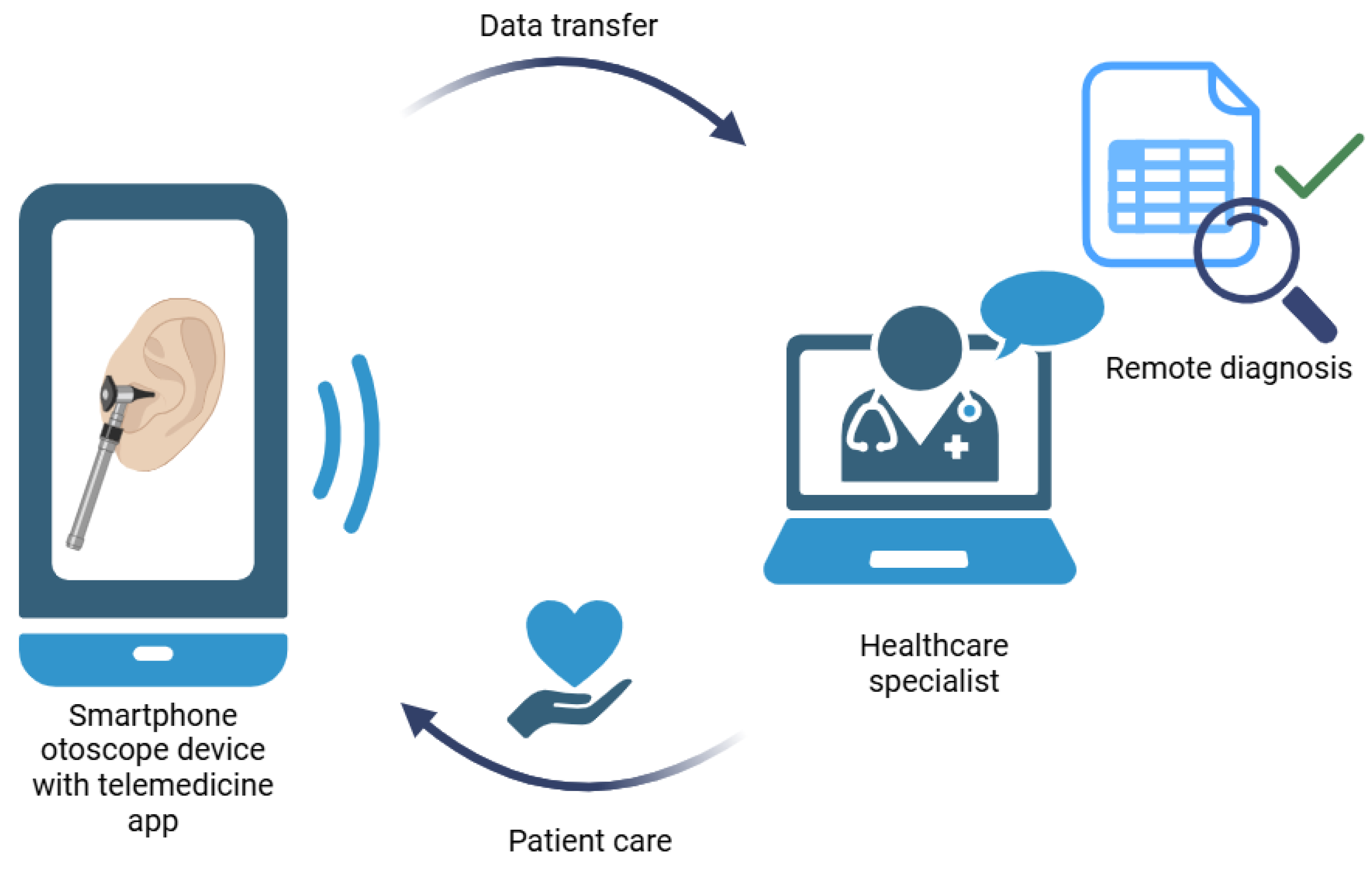
INTRODUCTION À LA TÉLÉMÉDECINE OTOLOGIQUE
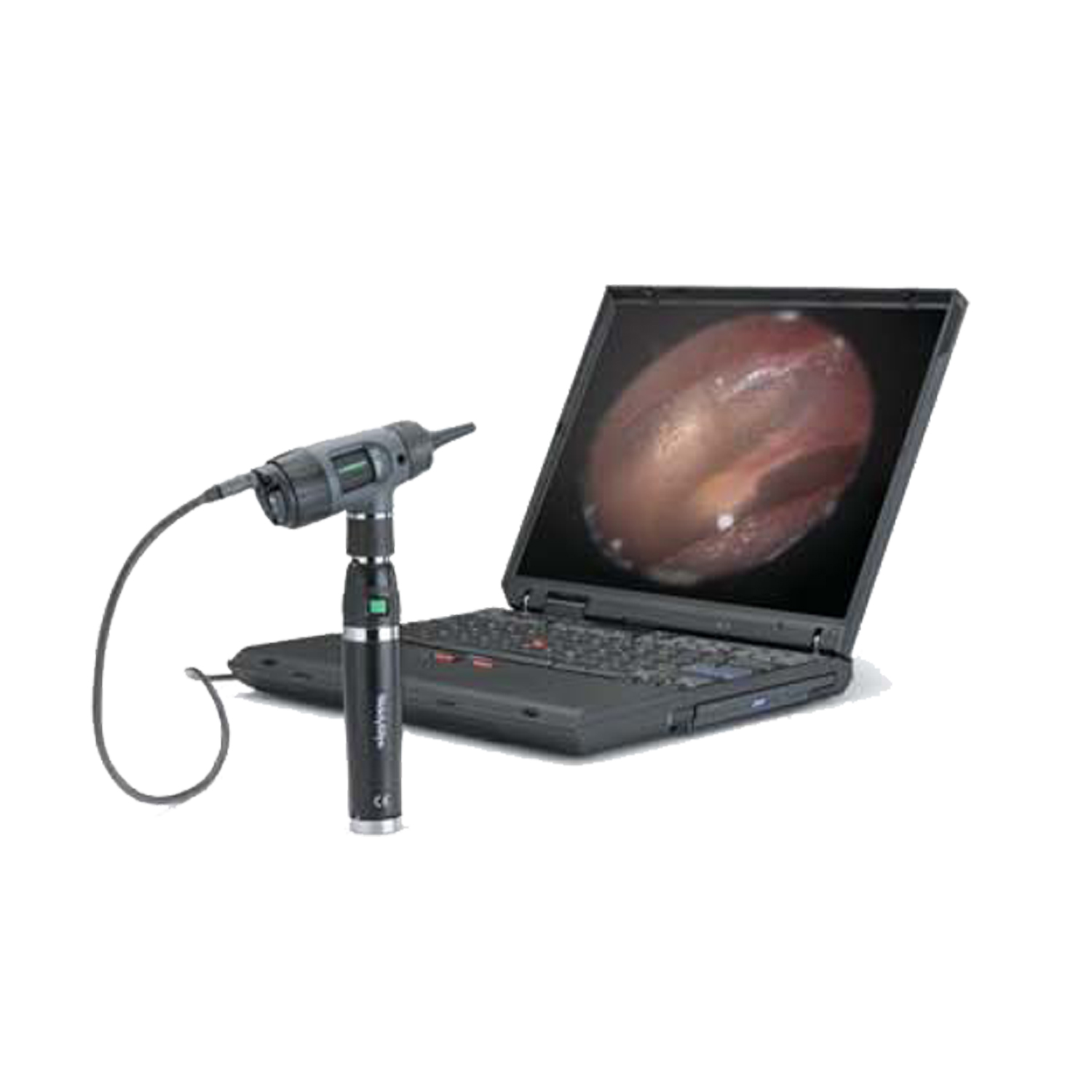
L’otoscope Welch Allyn MacroView 71-XM2LXU, lorsqu’intégré avec des solutions de télémédecine et d’intelligence artificielle cloud, transforme radicalement la pratique otologique moderne. Cette combinaison technologique permet des consultations à distance, des diagnostics assistés par IA et une amélioration significative de l’accès aux soins spécialisés.
La télémédecine otologique répond aux défis majeurs de notre système de santé : pénurie de spécialistes ORL, inégalités géographiques d’accès aux soins et nécessité de diagnostics rapides et précis. L’intégration d’algorithmes d’intelligence artificielle dans le cloud offre un support diagnostique en temps réel avec une précision souvent supérieure à l’évaluation humaine traditionnelle.

SYSTÈME IEXAMINER PRO : LA PASSERELLE VERS LA TÉLÉMÉDECINE
CONFIGURATION DU SYSTÈME IEXAMINER

Le système iExaminer Pro de Welch Allyn constitue le pont technologique entre l’otoscope MacroView 71-XM2LXU et les plateformes de télémédecine. Cette solution comprend :
Composants Techniques :
- SmartBracket iExaminer (11840-IEX-US) : Support universel pour smartphones iOS et Android
- Application iExaminer Pro : Gratuite sur App Store et Google Play
- Otoscope MacroView Plus compatible : Modèles 238-3 ou 238-2
- Connectivité cloud intégrée : Partage sécurisé d’images et vidéos
Installation et Configuration :
-
Téléchargement de l’Application
- iOS : Recherchez « iExaminer Pro » sur l’App Store
- Android : Téléchargez depuis Google Play Store
- Versions compatibles : iOS 13+ et Android 8.0+
-
Assemblage du SmartBracket
• Alignez les rainures du SmartBracket avec les connecteurs de l'otoscope • Fixez verticalement ou horizontalement selon l'orientation souhaitée • Assurez-vous de l'alignement parfait des lentilles • Testez la stabilité de l'assemblage -
Calibration Optique
- Lancez l’application iExaminer Pro
- Suivez l’assistant de configuration automatique
- Effectuez les tests d’alignement optique recommandés
- Validez la qualité d’image en conditions d’éclairage variables
Fonctionnalités Avancées iExaminer Pro

Capture d’Images et Vidéos :
- Résolution native : Jusqu’à 4K selon le smartphone utilisé
- Formats supportés : JPEG, PNG, MP4, MOV
- Compression intelligente : Optimisation automatique pour la transmission
- Métadonnées DICOM : Intégration avec les systèmes hospitaliers
Outils d’Annotation Intégrés :
- Marqueurs colorés pour identifier les structures anatomiques
- Mesures calibrées de distances et surfaces
- Notes vocales associées aux images
- Classifications pathologiques prédéfinies
Fonctions Collaboratives :
- Partage instantané via email sécurisé ou plateformes HIPAA
- Consultation en temps réel avec spécialistes distants
- Historique complet des examens par patient
- Intégration avec dossiers médicaux électroniques
PLATEFORMES DE TÉLÉMÉDECINE COMPATIBLES
Solutions Commerciales Établies
1. TytoCare – Plateforme Complète 
TytoCare propose une solution complète de télémédecine intégrant parfaitement l’otoscope MacroView :
- Connectivité Native : Compatible avec iExaminer Pro
- IA Intégrée : Algorithmes de détection automatique d’otites
- Consultation Live : Streaming vidéo en temps réel avec médecins
- Conformité Réglementaire : Certification HIPAA et CE médical
Configuration TytoCare :
1. Inscription sur la plateforme TytoCare professionnelle
2. Configuration du profil médecin et patients
3. Intégration iExaminer via API dédiée
4. Test de connectivité et calibration qualité
5. Formation aux protocoles de consultation à distance
2. Amwell – Réseau de Spécialistes ORL
- Réseau de 55 000+ médecins incluant spécialistes ORL
- Intégration otoscope via SDK développeur
- IA Diagnostique : Support automatisé pour otites moyennes
- Facturation Intégrée : Gestion complète des consultations
3. Doxy.me – Solution Simple et Efficace
- Interface simplifiée pour praticiens indépendants
- Partage d’écran natif pour images otoscopiques
- Conformité HIPAA sans installation complexe
- Coût abordable pour petites structures médicales
Plateformes d’IA Médicale Spécialisées
HearScope – IA Spécialisée en Otologie

HearScope représente la première plateforme d’IA dédiée spécifiquement à l’analyse otoscopique :
Capacités Diagnostiques :
- Détection d’Otites : Précision de 93,4% vs 73,2% pour l’évaluation humaine
- Classification Automatique : 7 catégories pathologiques principales
- Analyse de Qualité : Évaluation automatique de la qualité d’image
- Recommandations Thérapeutiques : Suggestions basées sur l’evidence
Intégration Technique :
# Exemple d'API HearScope pour analyse d'images
import hearscope_api
# Configuration de connexion
client = hearscope_api.Client(api_key="your_api_key")
# Analyse d'image otoscopique
result = client.analyze_otoscope_image(
image_path="patient_exam.jpg",
patient_age=35,
symptoms=["otalgia", "hearing_loss"]
)
# Résultats structurés
diagnosis = result.primary_diagnosis
confidence = result.confidence_score
recommendations = result.treatment_suggestions
PROTOCOLES DE TÉLÉCONSULTATION OTOLOGIQUE
PRÉPARATION DE LA CONSULTATION À DISTANCE
1. PRÉPARATIFS TECHNIQUES
- Vérification de la connectivité internet (minimum 10 Mbps upload)
- Test de qualité audio-vidéo de la plateforme
- Calibration de l’éclairage ambiant pour l’otoscopie
- Préparation des spéculums stérilisés appropriés
2. Briefing Patient
Instructions au patient ou accompagnant :
• Positionnement optimal face à la caméra
• Techniques de manipulation de l'oreille (adulte vs enfant)
• Procédures d'hygiène et sécurité
• Gestion du stress et coopération pendant l'examen
3. Protocole d’Examen Standardisé
- Anamnèse détaillée : 10-15 minutes via visioconférence
- Examen otoscopique guidé : Instructions verbales précises
- Capture d’images multiples : Minimum 3 angles par oreille
- Validation qualité : Vérification technique avant analyse
- Discussion résultats : Explication pédagogique avec supports visuels
Workflow de Consultation Assistée par IA

Phase 1 : Acquisition d’Images
- Capture Multiple : 5-10 images par oreille selon protocole
- Contrôle Qualité Automatique : Algorithme de validation en temps réel
- Standardisation : Normalisation automatique contraste/luminosité
- Anonymisation : Suppression métadonnées identifiantes sensibles
Phase 2 : Analyse IA Préliminaire
Algorithmes Séquentiels :
├── Détection de qualité d'image (Score 0-100)
├── Identification structures anatomiques
├── Classification pathologique primaire
├── Évaluation degré de sévérité
└── Génération recommandations préliminaires
Phase 3 : Validation Médicale
- Révision systématique des suggestions IA par médecin
- Corrélation clinique avec anamnèse et examen physique
- Ajustements diagnostiques basés sur l’expertise médicale
- Décision thérapeutique finale intégrant tous les éléments
IMPLÉMENTATION D’IA CLOUD PERSONNALISÉE
ARCHITECTURE CLOUD POUR OTOSCOPIE IA
INFRASTRUCTURE TECHNIQUE RECOMMANDÉE
:
# Configuration Docker pour plateforme IA otoscopique
services:
otoscope-ai-engine:
image: tensorflow/tensorflow:latest-gpu
volumes:
- ./models:/app/models
- ./data:/app/data
environment:
- CUDA_VISIBLE_DEVICES=0
- MODEL_PATH=/app/models/otoscope_v2.h5
api-gateway:
image: nginx:alpine
ports:
- "443:443"
volumes:
- ./ssl:/etc/nginx/ssl
- ./nginx.conf:/etc/nginx/nginx.conf
database:
image: postgres:13
environment:
- POSTGRES_DB=otoscope_db
- POSTGRES_USER=medical_ai
- POSTGRES_PASSWORD=${DB_PASSWORD}
volumes:
- ./data/postgres:/var/lib/postgresql/data
Modèles d’IA Pré-entrainés Disponibles :
- ResNet-50 Otoscopy : Classification 7 classes pathologiques
- EfficientNet-B7 Ear : Détection fine structures anatomiques
- YOLO-v8 Membrane : Segmentation membrane tympanique
- Vision Transformer : Analyse holistique complexe
Développement de Modèles Personnalisés
Dataset et Entraînement :
# Pipeline d'entraînement personnalisé
import tensorflow as tf
from tensorflow.keras import layers, models
def create_otoscope_model(input_shape=(512, 512, 3)):
"""
Modèle CNN personnalisé pour classification otoscopique
"""
model = models.Sequential([
layers.Conv2D(32, (3, 3), activation='relu', input_shape=input_shape),
layers.MaxPooling2D((2, 2)),
layers.Conv2D(64, (3, 3), activation='relu'),
layers.MaxPooling2D((2, 2)),
layers.Conv2D(128, (3, 3), activation='relu'),
layers.MaxPooling2D((2, 2)),
layers.Flatten(),
layers.Dense(512, activation='relu'),
layers.Dropout(0.3),
layers.Dense(7, activation='softmax') # 7 classes pathologiques
])
model.compile(
optimizer='adam',
loss='categorical_crossentropy',
metrics=['accuracy', 'precision', 'recall']
)
return model
# Configuration d'entraînement
model = create_otoscope_model()
history = model.fit(
train_dataset,
epochs=100,
validation_data=val_dataset,
callbacks=[
tf.keras.callbacks.EarlyStopping(patience=10),
tf.keras.callbacks.ModelCheckpoint('best_model.h5')
]
)
SÉCURITÉ ET CONFORMITÉ RÉGLEMENTAIRE
Protection des Données Médicales
Chiffrement End-to-End :
- TLS 1.3 pour transmission données
- AES-256 pour stockage cloud
- RSA-4096 pour échange de clés
- Perfect Forward Secrecy pour sessions
Conformité RGPD et HIPAA :
Mesures Obligatoires :
├── Consentement explicite patient télémédecine
├── Droit à l'effacement données médicales
├── Notification violations dans 72h
├── Désignation DPO pour structures >250 personnes
├── Audit sécurité annuel par organisme certifié
└── Documentation complète traitements données
Authentification Multi-Facteurs :
- Authentification biométrique praticien
- Tokens hardware pour accès sensible
- Géolocalisation sessions autorisées
- Logging complet activités utilisateurs
Certification Dispositifs Médicaux
Marquage CE Médical :
- Classe IIa pour logiciels d’aide au diagnostic
- ISO 13485 pour système qualité
- ISO 14971 pour gestion des risques
- IEC 62304 pour logiciels dispositifs médicaux
FDA 510(k) pour Marché US :
- Prédicate devices similaires identifiés
- Études cliniques comparatives
- Documentation substantial equivalence
- Quality System Regulation compliance
CAS D’USAGE PRATIQUES ET RETOUR D’EXPÉRIENCE
Implémentation en Cabinet de Médecine Générale
Dr. Marie Laurent – Cabinet Rural (Corrèze) Mise en œuvre : Janvier 2024
« L’intégration de l’otoscope MacroView avec TytoCare a révolutionné ma pratique. En 6 mois, j’ai réalisé 150 téléconsultations otologiques avec une précision diagnostique de 94%. L’IA HearScope m’a aidée à détecter 3 otites chroniques que j’aurais pu manquer initialement. »
Résultats Quantifiés :
- Réduction temps consultation : -35% (15 min vs 23 min)
- Amélioration satisfaction patient : +28% (enquête post-consultation)
- Diminution consultations spécialisées : -45% orientations ORL
- ROI positif atteint en 8 mois
Déploiement Hospitalier Multi-Sites
CHU de Bordeaux – Service ORL Déploiement : Mars 2024 – 4 sites distants
Configuration technique :
Infrastructure Hybride :
├── Serveurs locaux : Dell PowerEdge R750
├── GPU Computing : NVIDIA A100 (x4)
├── Stockage : NetApp AFF A400 (50TB)
├── Réseau : Fibre 10Gbps inter-sites
└── Backup : Veeam avec réplication 3-2-1
Métriques Performance :
- 1,200 examens/mois traités par IA
- Temps analyse : 15 secondes moyenne
- Précision globale : 96,2% validation médecin senior
- Disponibilité système : 99,7% (SLA respecté)
PERSPECTIVES FUTURES ET ÉVOLUTIONS TECHNOLOGIQUES
Intelligence Artificielle Générative
Large Language Models Médicaux :
- Génération automatique comptes-rendus structurés
- Traduction simultanée consultations multilingues
- Synthèse automatique littérature scientifique pertinente
- Recommandations thérapeutiques personnalisées
Vision Computationnelle Avancée :
# Exemple architecture Transformer pour otoscopie
import torch
import torch.nn as nn
class OtoscopeVisionTransformer(nn.Module):
def __init__(self, image_size=512, patch_size=16, num_classes=7):
super().__init__()
self.patch_embed = PatchEmbedding(image_size, patch_size)
self.transformer = TransformerEncoder(
embed_dim=768,
num_heads=12,
num_layers=12,
mlp_ratio=4.0
)
self.classifier = nn.Linear(768, num_classes)
def forward(self, x):
x = self.patch_embed(x)
x = self.transformer(x)
x = x.mean(dim=1) # Global average pooling
return self.classifier(x)
Réalité Augmentée et Assistance Visuelle
Overlay AR pour Otoscopie :
- Superposition structures anatomiques 3D
- Guidage temps réel geste technique
- Comparaison automatique avec atlas pathologique
- Formation immersive étudiants médecine
Intégration IoT et Capteurs :
- Mesure température tympanique intégrée
- Détection pression pneumatique automatique
- Analyse spectrographique sons oreille moyenne
- Corrélation multi-paramètres physiologiques
FORMATION ET ACCOMPAGNEMENT
Programmes de Formation Certifiants
Télémédecine Otologique – Niveau 1 (20h)
Module 1 : Fondamentaux technologiques (4h)
├── Architecture systèmes télémédecine
├── Protocoles communication sécurisée
├── Qualité service et latence
└── Gestion incidents techniques
Module 2 : Otoscopie numérique avancée (6h)
├── Techniques capture optimale
├── Post-traitement images diagnostiques
├── Interprétation assistée par IA
└── Cas cliniques complexes
Module 3 : Aspects réglementaires (4h)
├── Responsabilité médicale à distance
├── Consentement éclairé télémédecine
├── Documentation médico-légale
└── Facturation actes télémédecine
Module 4 : Pratique supervisée (6h)
├── Simulations consultations réelles
├── Gestion situations d'urgence
├── Communication thérapeutique écran
└── Évaluation compétences pratiques
Certification IA Médicale – Niveau 2 (40h)
- Machine Learning appliqué imagerie médicale
- Développement algorithmes diagnostic personnalisés
- Validation clinique et études comparatives
- Éthique IA en médecine et biais algorithmiques
Support Technique Continu
Assistance 24/7 :
- Hotline technique multilingue
- Support chat intégré applications
- Maintenance prédictive équipements
- Mises à jour automatiques sécurisées
Communauté Utilisateurs :
- Forums discussion cas cliniques
- Partage bonnes pratiques
- Veille technologique collaborative
- Études multi-centriques organisées
CONCLUSION ET RECOMMANDATIONS STRATÉGIQUES
L’otoscope Welch Allyn MacroView 71-XM2LXU, intégré dans un écosystème de télémédecine et d’IA cloud, représente l’avenir de la pratique otologique. Cette transformation technologique nécessite cependant une approche méthodique et progressive.
Recommandations d’Implémentation :
- Phase Pilote (3 mois) : Test avec 10-20 patients volontaires
- Déploiement Progressif (6 mois) : Extension 50% patientèle
- Optimisation (12 mois) : Personnalisation workflows spécifiques
- Expansion (18 mois) : Intégration complète pratique quotidienne
Facteurs Clés de Succès :
- Formation approfondie équipes médicales
- Infrastructure technique robuste et sécurisée
- Support patient personnalisé transition numérique
- Évaluation continue qualité soins et satisfaction
L’investissement dans ces technologies transformatrices positionne les praticiens à l’avant-garde de la médecine moderne, améliorant simultanément l’accès aux soins, la précision diagnostique et l’efficience des parcours patients. La convergence de l’expertise médicale traditionnelle avec l’intelligence artificielle ouvre des perspectives inédites pour une otologie plus accessible, précise et personnalisée.