INDICATEURS DE STÉRILISATION POUR AUTOCLAVES
GUIDE TECHNIQUE PROFESSIONNEL COMPLET
1. INTRODUCTION AUX INDICATEURS DE STÉRILISATION
La stérilisation des dispositifs médicaux n’est pas simplement une étape procédurale au sein des établissements de soins ; elle constitue la pierre angulaire de la prévention des infections associées aux soins (IAS). Dans un contexte médical où les pathogènes deviennent de plus en plus résistants et où les interventions invasives se multiplient, la garantie absolue de la stérilité des instruments réutilisables est une obligation éthique, légale et sanitaire. L’autoclave à vapeur d’eau saturée reste le « Gold Standard » mondial pour la stérilisation, mais son efficacité ne peut jamais être présumée ; elle doit être prouvée, cycle après cycle.
Le Triangle de la Validation
La validation de la stérilité repose sur trois piliers indissociables, souvent désignés sous le terme de « Triangle de la Validation » ou « Monitoring complet » :
- Le Monitoring Mécanique (Physique) : Il s’agit de la lecture et de l’enregistrement des données affichées par l’autoclave lui-même (temps, température, pression). Bien qu’essentiel, ce monitoring ne prouve que les conditions à l’intérieur de la chambre, et non à l’intérieur des paquets ou des instruments creux.
- Le Monitoring Chimique : L’utilisation d’indicateurs chimiques (externes et internes) permet de vérifier visuellement si les agents stérilisants (vapeur) ont atteint les instruments avec les paramètres requis (température, durée). C’est une preuve immédiate d’exposition.
- Le Monitoring Biologique : L’utilisation de spores bactériennes hautement résistantes (Geobacillus stearothermophilus) constitue l’unique moyen de prouver que le cycle a effectivement la capacité de tuer les micro-organismes les plus tenaces. C’est le test de référence ultime.
Ce guide se concentre sur les indicateurs chimiques et biologiques, qui agissent comme les témoins impartiaux de l’efficacité de vos processus. La réglementation internationale, qu’elle émane de la FDA aux États-Unis, du marquage CE en Europe, ou des normes GB en Chine, converge vers une exigence commune : la traçabilité irréfutable de la stérilité via ces indicateurs, régis principalement par la norme ISO 11140.
2. CLASSIFICATION ISO 11140-1:2014
La norme internationale ISO 11140-1:2014 est la référence mondiale qui catégorise les indicateurs chimiques en six types distincts. Il est crucial de comprendre que cette numérotation (Type 1 à 6) n’indique pas un niveau de performance hiérarchique (le Type 6 n’est pas « meilleur » que le Type 1), mais définit des usages et des caractéristiques techniques spécifiques. Une utilisation appropriée de chaque type est nécessaire pour une assurance stérilité complète.
Type 1 : Indicateurs de Procédé
Ces indicateurs sont destinés à un usage externe. Leur fonction unique est de distinguer les articles qui ont été exposés au processus de stérilisation de ceux qui ne l’ont pas été. Ils ne valident pas la stérilité.
- Usage : Identification visuelle rapide pour éviter de mélanger les packs traités et non traités.
- Forme : Principalement des rubans adhésifs ou des zones imprimées sur les sachets de stérilisation.
- Réaction : Changement de couleur basique après exposition à la vapeur (ex: blanc vers noir/brun).
- Exemple : 3M Comply Steam Indicator Tape (USA), standard mondial.
Type 2 : Indicateurs pour Essais Spécifiques
Cette catégorie regroupe les indicateurs conçus pour tester une fonction spécifique de l’autoclave, principalement l’élimination de l’air et la pénétration de la vapeur. Ils ne surveillent pas la stérilisation des charges, mais la performance de la machine.
- Le Test Bowie-Dick : Obligatoire quotidiennement pour les autoclaves à vide (Classe B). Il vérifie l’absence de poches d’air dans une charge poreuse standard.
- Le Test Helix : Conçu pour les charges creuses (Type A), il vérifie la pénétration de la vapeur dans des tubes longs et étroits.
- Normes associées : EN 285, ISO 11140-4.
Type 3 : Indicateurs à Variable Unique
Ces indicateurs réagissent à un seul des paramètres critiques de la stérilisation (généralement la température). Ils sont peu utilisés aujourd’hui en stérilisation vapeur médicale moderne car ils offrent une assurance trop limitée, mais peuvent avoir des applications industrielles ou pour la chaleur sèche.
Type 4 : Indicateurs Multi-Variables
Conçus pour réagir à deux ou plusieurs paramètres critiques (temps et température, ou température et vapeur). Ils sont plus précis que les types 1 et sont souvent utilisés comme indicateurs internes économiques.
- Usage : Placés à l’intérieur des paquets pour vérifier que la vapeur a pénétré l’emballage.
- Performance : Doivent montrer un changement visible lorsqu’ils sont exposés aux variables choisies pendant une durée définie.
- Exemple : 3M Comply strips Type 4, Steris Verify CI.
Type 5 : Indicateurs Intégrateurs
Ces indicateurs sont les plus sophistiqués des indicateurs internes standards. Ils sont conçus pour réagir à tous les paramètres critiques (Temps, Température, Qualité de la vapeur) et leur réponse est corrélée à celle d’un indicateur biologique.
- Avantage majeur : Ils offrent une marge de sécurité supérieure car ils « intègrent » l’effet létal du cycle sur toute sa durée. Ils ne virent pas si le plateau de stérilisation n’est pas maintenu assez longtemps.
- Usage : Recommandés pour la libération de charge interne, surtout pour les packs chirurgicaux.
- Exemple : Crosstex Integrators, Steris Verify Type 5.
Type 6 : Indicateurs Émulateurs
Ce sont des indicateurs de vérification de cycle dédiés. Ils sont calibrés pour réagir précisément à un profil de cycle spécifique (par exemple, 134°C pendant 18 minutes pour le cycle Prion).
- Spécificité : Ils ne fonctionnent correctement que si le cycle correspond exactement à leur calibration. Si le cycle est plus court ou à une température différente, ils indiqueront un échec même si la stérilisation standard est atteinte.
- Usage : Validation de cycles spécialisés ou étendus (Prion).
TABLEAU 1 : SYNTHÈSE CLASSIFICATION ISO 11140
| Type ISO | Dénomination | Paramètres surveillés | Application principale |
|---|---|---|---|
| Type 1 | Indicateurs de Procédé | Exposition | Externe (Rubans), distinction traité/non-traité |
| Type 2 | Essais Spécifiques | Pénétration vapeur / Air | Tests machine quotidiens (Bowie-Dick, Helix) |
| Type 3 | Variable Unique | 1 variable (ex: Temp) | Rare en médical (Chaleur sèche) |
| Type 4 | Multi-Variables | 2+ variables (Temps, Temp) | Contrôle interne économique |
| Type 5 | Intégrateurs | Tous paramètres critiques | Contrôle interne haute sécurité, libération paramétrique |
| Type 6 | Émulateurs | Cycle spécifique | Cycles Prions (134°C, 18 min) |
3. INDICATEURS CHIMIQUES DÉTAILLÉS
Rubans Adhésifs (Type 1) : La Première Ligne de Défense
Le ruban indicateur est omniprésent en stérilisation. Son rôle est simple mais vital : sceller les paquets et indiquer visuellement le passage en autoclave.
Aux États-Unis et en Europe, la marque 3M domine avec le Comply Lead-Free Steam Tape. Historiquement, ces rubans contenaient du plomb, mais les normes environnementales ont poussé vers des encres sans métaux lourds. La réaction chimique fait passer des bandes diagonales de couleur blanche/crème au brun foncé/noir après environ 10 minutes à 121°C ou 2 minutes à 134°C.
En Italie, Euronda propose des rubans de masquage « Test Tape » qui affichent parfois le mot « STERILE » ou des symboles spécifiques après passage. Cependant, attention : un ruban qui a viré ne signifie PAS que le contenu est stérile, seulement que le paquet a chauffé.
Bandelettes Internes (Type 4 et 5) : Le Cœur du Contrôle
Placer un indicateur à l’intérieur de chaque paquet est une obligation pour vérifier que la vapeur a bien traversé les barrières stériles (sachets, champs).
- Les bandelettes Type 4 (Multi-Variables) : Souvent des bandes papier de 8 pouces (ex: 3M Comply 1250). Elles possèdent une encre qui change de couleur progressivement. Si la barre noire atteint la zone « ACCEPT », les paramètres temps/température ont été atteints. C’est le standard économique pour les cabinets dentaires et médicaux.
- Les Intégrateurs Type 5 : Ils utilisent souvent une technologie de migration chimique (front coloré qui avance comme un thermomètre). Les modèles de Steris Verify ou Crosstex sont calibrés pour mimer la courbe de mort des spores biologiques. Ils sont insensibles à l’humidité seule, réagissant uniquement à la combinaison vapeur saturée + température. C’est le choix privilégié pour les charges lourdes ou implantables en attendant le résultat biologique.
Tests de Pénétration Vapeur (Type 2) : Valider l’Autoclave
Pour les autoclaves de Classe B (pré-vide), il est impératif de vérifier quotidiennement que la pompe à vide fonctionne correctement. Si de l’air résiduel reste dans la chambre, la vapeur ne touchera pas les instruments, compromettant la stérilité.
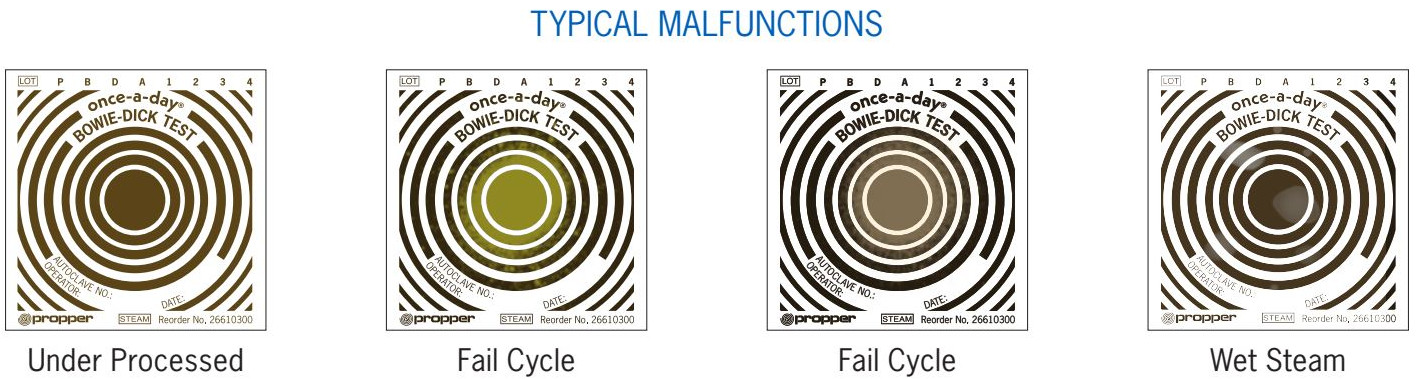
Le Test Bowie-Dick
Il s’agit historiquement d’un paquet de linges pliés avec une feuille test au centre. Aujourd’hui, on utilise des paquets tests pré-assemblés à usage unique.
- GKE (Allemagne) : Leurs packs BDS (Bowie-Dick Simulation) sont réputés pour leur précision, détectant des fuites d’air infimes. Le virage doit être uniforme sur toute la feuille. Une tache plus claire au centre indique une bulle d’air résiduelle.
- Terragene (Argentine/USA) : Le pack BD125 est une alternative populaire, 100% sans plomb, compatible avec les cycles 134°C (3.5 min) et 121°C.
Le Test Helix (Charge Creuse)
Indispensable pour les dentistes et chirurgiens utilisant des tubulures ou pièces à main. Le dispositif consiste en un tube long (1.5m) et fin (2mm de diamètre) avec une capsule test au bout.
- MMM Helix-PCD : Ce dispositif de challenge de procédé (PCD) est la référence en Allemagne. Si la vapeur parvient à traverser le long tube pour faire virer l’indicateur dans la capsule, on peut assumer qu’elle pénètre aussi dans les instruments creux les plus complexes de la charge.
4. INDICATEURS BIOLOGIQUES (BI)
Les indicateurs biologiques (BI) représentent le « Gold Standard » de la surveillance de la stérilisation. Contrairement aux indicateurs chimiques qui ne mesurent que des paramètres physiques, les BI posent la question fondamentale : « Le processus a-t-il réellement tué les micro-organismes ? »
Le Principe Actif : Geobacillus stearothermophilus
La bactérie choisie pour tester les autoclaves vapeur est Geobacillus stearothermophilus. Pourquoi ? Parce que ses spores sont extrêmement résistantes à la chaleur humide. Si le cycle parvient à détruire une population de 10⁶ (un million) de ces spores hautement résistantes, on a la certitude statistique que tous les autres pathogènes moins résistants (bactéries végétatives, virus, champignons) ont été éradiqués.
Types de BI et Technologies
La technologie a évolué des simples bandelettes de spores vers des systèmes auto-contenus sophistiqués.
Indicateurs Auto-contenus (SCBI – Self-Contained Biological Indicators)
C’est le format le plus sécurisé et le plus utilisé aujourd’hui. Il se présente sous la forme d’un petit tube plastique contenant une bandelette de spores et une ampoule de milieu de culture en verre, séparées.
- Fonctionnement : Après le cycle d’autoclave, on active le BI en écrasant l’ampoule (souvent en pressant le bouchon), ce qui met les spores en contact avec le milieu nutritif. On place ensuite le tube dans un incubateur.
- Lecture : Si les spores ont survécu (échec de stérilisation), elles se multiplient, consomment les nutriments et produisent de l’acide, ce qui fait virer l’indicateur de pH (généralement du violet au jaune).
- Rapidité :
- Standard : Lecture en 24h ou 48h (ex: 3M Attest 1262).
- Lecture Rapide (Rapid Readout) : Grâce à la détection de fluorescence enzymatique, des systèmes comme le 3M Attest 1292 ou le Steris Verify Assert donnent un résultat fiable en 1h à 3h. C’est une révolution pour la rotation des stocks.
Fréquence des Tests : Le Débat International
La fréquence recommandée varie selon les juridictions, mais le consensus scientifique pousse vers une fréquence accrue.
- USA (CDC/FDA) : Au minimum une fois par semaine, ET avec chaque charge contenant des implants.
- France : Recommandation forte pour un contrôle hebdomadaire ou par lot pour les activités à risque.
- Règle d’or : Tout implant (vis, plaque, prothèse) doit être mis en quarantaine jusqu’au résultat négatif du BI.
⚠️ PROTOCOLE EN CAS D’ÉCHEC BI (POSITIF) Un indicateur biologique positif (jaune/fluorescent) signifie que la stérilisation a échoué.
- ARRÊT IMMÉDIAT de l’autoclave concerné.
- RAPPEL DE LOTS : Tous les instruments stérilisés depuis le dernier test BI négatif doivent être considérés comme non stériles, rappelés, déballés et retraités.
- ANALYSE : Vérifier les paramètres du cycle, la qualité de la vapeur, le chargement (surcharge ?), et refaire un test. Si l’échec persiste, intervention technique obligatoire.
5. EXEMPLES INTERNATIONAUX PAR PAYS ET RÉGION
Bien que la science de la stérilisation soit universelle, son application pratique et les marques dominantes varient considérablement selon les régions du monde, influencées par les réglementations locales, la culture médicale et les conditions climatiques.
🇫🇷 FRANCE : La Rigueur Réglementaire
En France, la stérilisation est encadrée par les Bonnes Pratiques de Pharmacie Hospitalière (BPPH) et les recommandations de la HAS (Haute Autorité de Santé).
- Marques : Le marché est dominé par Euronda (avec sa gamme Euroseal et ses tests E9), très présente chez les dentistes, et par 3M pour les consommables hospitaliers.
- Pratique typique : Un cabinet dentaire parisien standard utilise un autoclave Classe B (ex: Euronda E10). Le protocole quotidien inclut obligatoirement un test Helix ou Bowie-Dick avant le premier cycle (traçabilité dans le carnet de stérilisation). Un indicateur physico-chimique (Type 4 ou 5) est placé dans chaque sachet. Le test biologique (Prion ou standard) est réalisé de manière hebdomadaire ou mensuelle selon le volume d’activité.
- Focus : La traçabilité « patient » est critique. On lie souvent le numéro de cycle imprimé sur le sachet au dossier patient.
🇩🇪 ALLEMAGNE : L’Excellence Technique
L’Allemagne impose des standards DIN EN ISO très stricts via le RKI (Robert Koch Institut). La validation annuelle des autoclaves par des techniciens certifiés est la norme.
- Marques : Les fabricants nationaux comme MELAG et MMM Group sont omniprésents. GKE est la référence absolue pour les dispositifs de challenge de procédé (PCD).
- Pratique typique : À Munich, une clinique utilisera un MELAG Vacuklav connecté au réseau. Le système de « Batch Monitoring » (libération de charge) est souvent informatisé. L’utilisation de PCD (Helix) est systématique pour valider les charges complexes à chaque cycle critique, pas seulement le matin.
🇬🇧 ROYAUME-UNI : Le Standard HTM 01-05
Le document HTM 01-05 (Health Technical Memorandum) régit la décontamination en pratique dentaire primaire.
- Marques : Steris (avec sa gamme Verify) et Eschmann (autoclaves) sont leaders.
- Pratique typique : Un hôpital NHS à Londres suivra rigoureusement les audits du CQC (Care Quality Commission). Le test de protéine résiduelle sur les instruments avant stérilisation est aussi courant que les indicateurs de stérilisation. Pour les indicateurs, l’accent est mis sur le Bowie-Dick quotidien et les tests automatiques des autoclaves modernes.
🇺🇸 USA : La Domination de la FDA
Le marché américain est vaste et très standardisé par la FDA et l’AAMI (Association for the Advancement of Medical Instrumentation).
- Marques : 3M est hégémonique avec sa gamme Attest et Comply. Midmark est le roi des autoclaves de table (M9/M11).
- Pratique typique : Dans un cabinet dentaire de New York, l’assistante lance un test BI (Attest 1292) chaque semaine (souvent le lundi). Le flacon est incubé sur place dans un auto-reader qui donne le feu vert en 3 heures. Les rubans adhésifs 3M scellent chaque cassette ou sachet. La peur des litiges (lawsuits) pousse à une documentation exhaustive de ces tests.
🇨🇳 CHINE : L’Adoption Rapide des Standards
La Chine a modernisé ses pratiques via les normes GB (Guobiao), largement harmonisées avec l’ISO.
- Marques : Des géants locaux comme Runyes (Ningbo) et Biobase (Jinan) inondent le marché avec des solutions abordables et conformes. Les hôpitaux de Tier 1 à Shanghai utilisent souvent des équipements importés (3M, Steris) pour le prestige et la fiabilité.
- Défis : Dans les régions du sud très humides, le stockage des indicateurs chimiques (sensibles à l’humidité) est un défi logistique majeur.
🇮🇳 INDE & 🇮🇩 INDONÉSIE : Le Défi Tropical
Ces pays affrontent des défis uniques liés au climat tropical (chaleur et humidité extrêmes) qui peuvent fausser les indicateurs chimiques.
- Le Problème de la Mousson : Avec une humidité relative de 90-95% pendant des mois, les indicateurs chimiques Type 4 ou 5 stockés hors de conteneurs hermétiques peuvent virer prématurément ou se dégrader (passer au gris/brun avant usage).
- Adaptation : Les cliniques à Mumbai ou Bali doivent stocker leurs stocks d’indicateurs dans des boîtes étanches avec des sachets déshydratants (silica gel), souvent dans des pièces climatisées.
- Marques : On trouve un mélange de marques internationales (3M) pour les grands hôpitaux et de marques indiennes ou chinoises plus économiques pour les cliniques rurales. L’accent est souvent mis sur les indicateurs de procédé (rubans) pour des raisons de coût, le BI restant un luxe parfois mensuel ou trimestriel.
6. PROTOCOLES OPTIMISÉS D’UTILISATION
Disposer des meilleurs indicateurs ne sert à rien sans un protocole rigoureux. Voici la procédure standard d’excellence pour un autoclave Classe B.
Le Rituel du Matin (Ouverture)
- Mise en chauffe : Allumer l’autoclave et laisser préchauffer si nécessaire.
- Test à Vide : Lancer un test de vide (Vacuum Test) pour vérifier l’étanchéité de la chambre.
- Test de Pénétration Vapeur : Placer un pack Bowie-Dick (ou un dispositif Helix) seul dans la chambre vide, au point le plus froid (généralement en bas près de la vidange). Lancer le cycle « Bowie-Dick » (134°C, 3.5 min).
- Validation : Ouvrir le pack test. La feuille doit avoir viré uniformément (ex: jaune au noir). Si le test passe, l’autoclave est déclaré « Bon pour le Service ». Signer le registre.
Préparation des Charges
- Indicateurs Externes : Chaque paquet, sachet ou cassette doit avoir un témoin de passage (ruban Type 1 ou témoin imprimé sur le sachet).
- Indicateurs Internes : Placer un indicateur Type 4 ou 5 (Intégrateur) au centre géométrique du paquet le plus volumineux, ou dans chaque cassette. C’est la seule preuve que la vapeur a atteint les instruments.
- Chargement : Ne jamais surcharger (max 70% du volume). Laisser l’espace pour la circulation de la vapeur. Pas de paquets empilés à plat les uns sur les autres (« en mille-feuille »), préférer le rangement vertical sur support.
Le Contrôle Biologique (Hebdomadaire)
- Placer un BI (ex: ampoule Attest) dans un pack test représentatif (PCD) au centre de la charge la plus lourde de la semaine.
- Lancer le cycle normal.
- Récupérer le BI, l’activer (écraser l’ampoule) et le placer dans l’incubateur.
- IMPORTANT : Activer simultanément un autre BI du même lot qui N’A PAS été stérilisé (Contrôle Positif) et l’incuber. Ce contrôle doit virer au jaune (croissance) pour prouver que les spores étaient vivantes au départ et que l’incubateur fonctionne.
- Résultat : Le BI testé doit rester violet (négatif = stérile). Le contrôle doit devenir jaune (positif = vivant).
7. AVANTAGES, LIMITES ET COÛTS
TABLEAU 2 : ANALYSE COMPARATIVE CI vs BI
| Caractéristique | Indicateurs Chimiques (CI) | Indicateurs Biologiques (BI) |
|---|---|---|
| Réponse | Immédiate (dès l’ouverture du pack) | Différée (1h à 48h selon technologie) |
| Nature de la preuve | Physico-chimique (paramètres atteints) | Biologique (mort des micro-organismes) |
| Coût unitaire | Faible (0.05€ – 0.50€) | Moyen/Élevé (1.50€ – 4.00€) |
| Fréquence recommandée | Chaque paquet (interne) / Chaque charge | Hebdomadaire + Charges implants |
| Niveau de confiance | Élevé (pour Type 5/6) | Absolu (Gold Standard) |
Analyse des Coûts pour un Cabinet Type
Pour un cabinet réalisant environ 200 cycles par an (4 cycles/jour, 5 jours/semaine) :
- Bowie-Dick (Quotidien) : ~250 tests/an x 2.00€ = 500€
- Indicateurs Internes (Type 4) : ~1000 sachets/an x 0.10€ = 100€
- Indicateurs Biologiques (Hebdo) : ~50 tests/an x 3.00€ = 150€
- Total Annuel : ~750€ – 1000€
Ce coût est négligeable (moins de 1% du chiffre d’affaires) comparé au coût d’une infection nosocomiale pour un patient ou aux conséquences légales d’un défaut de stérilisation (fermeture administrative, procès).
8. INNOVATIONS ET TENDANCES
Le futur des indicateurs de stérilisation s’oriente vers la digitalisation et la rapidité.
Digitalisation et Traçabilité IA
De nouveaux systèmes intègrent l’Intelligence Artificielle pour analyser la couleur des indicateurs chimiques via une caméra de smartphone. L’application scanne le strip après le cycle, valide objectivement le virage (éliminant la subjectivité humaine « est-ce assez noir ? ») et enregistre automatiquement le résultat dans le cloud, lié au dossier de stérilisation. Des marques comme Trazanto ou des modules chez W&H explorent ces voies.
Biologiques Ultra-Rapides
La barrière des 24h est tombée. Les nouveaux systèmes enzymatiques de fluorescence (comme le 3M Attest Super Rapid) permettent une lecture en 24 minutes pour les cycles 134°C. Cela permet théoriquement une libération de charge basée sur le biologique (« Every Load Monitoring »), ce qui était impossible auparavant en flux tendu. Cela rapproche le standard médical du standard industriel.
Écologie (Green Sterilization)
Face au volume de déchets plastiques (Bowie-Dick packs à usage unique), des dispositifs réutilisables électroniques gagnent du terrain. Des « Electronic Bowie-Dick Tests » (comme le ebro EBI 16) sont des enregistreurs de données autonomes qui se placent dans la chambre et simulent les conditions thermodynamiques sans consommer de papier ni d’encre chimique.
9. RECOMMANDATIONS ET BONNES PRATIQUES
💡 CONSEILS D’EXPERTS POUR L’OPTIMISATION
- Stockage : Ne jamais stocker vos indicateurs chimiques près de l’autoclave ou d’une source de chaleur/vapeur. La chaleur ambiante peut pré-activer l’encre.
- Formation : Affichez un « Nuancier de Référence » (Wall Chart) au-dessus de la zone de déchargement montrant clairement à quoi ressemble un indicateur « Pass » et un indicateur « Fail ». Ne vous fiez pas à la mémoire.
- Le « Test de la Poche » : Lors du Bowie-Dick, assurez-vous que le pack n’est pas posé sur une surface métallique froide qui pourrait créer de la condensation artificielle. Utilisez le support fourni.
- Traçabilité : Utilisez des étiquettes à double adhésif pour vos indicateurs : une partie reste sur le sachet, l’autre se colle dans le registre papier ou se scanne.
Checklist de Maintenance et Contrôle
PLAN D’ACTION QUALITÉQUOTIDIEN :
HEBDOMADAIRE :
MENSUEL :
ANNUEL :
En conclusion, les indicateurs de stérilisation ne sont pas de simples consommables administratifs ; ils sont les gardiens silencieux de la sécurité de vos patients. Dans un monde globalisé où les normes tendent à s’harmoniser vers le haut (ISO), l’adoption de protocoles de monitoring complets (Physique + Chimique + Biologique) devient le standard universel de l’excellence médicale, de Paris à Jakarta, en passant par New York.